Подсобные репродуктивные технологии

Бесплодие — одна из проблем в мире. Сейчас она только обостряется.
Федслужбой статистики России сообщается, что за 2016 года частота бесплодия в браке может достигать 16% и не отмечается тенденции к его уменьшению [1]. Научный центр акушерства и гинекологии Минздрава РФ сообщает, что в РФ бесплодны 7–8 млн российских женщин и 3–4 млн мужчин [2].
В структуре бесплодия до 45% приходится на долю женщин и 40% на долю мужчин. При этом ВОЗ говорит, что, если в государстве частота бесплодия превосходит 15%, это становится медицинской и социально-демографической трудностью [1].
Одно из решений данной трудности — использование репродуктивных технологий. Первые сообщения про них встречаются еще в позапрошлом веке.
Они заключаются в искусственном оплодотворении и переносе эмбрионов донору.
В 1890 г. Уолтор Хип, профессор из Кембриджа, сообщил о первом случае переноса эмбрионов у кроликов [3]. Впрочем только в 1959 г. Мин Че Чанг, молодой китайский экспериментатор, получил свидетельство рождения живого зародыша у кроликов после оплодотворения in vitro [4].
В 1973 г. Карлу Вуду и Джону Литону в Австралии получилось получить первую человеческую беременность после оплодотворения in vitro, однако она кончилась смертью эмбриона менее чем спустя семь дней беременности. 25 июля в Англии Патрик Степто и Роберт Эдвардс добились рождения первого живого «ребенка из пробирки», Луизы Браун [5,6].
В июне 1980 г. в Америке открылась первая ЭКО-клиника, и одновременно в Англии Аланом Хэндисайдом был разработан метод преимплантационной диагностики генетических заболевай при помощи биопсии эмбриона. А в 1984 г. появился первый ребенок из размороженного эмбриона (криоперенос) в Австралии, а в Калифорнии – первый ребенок, рожденный суррогатной матерью.
Большой прорыв был выполнен в Бельгии в 1992 г., когда первый раз была удачно использована инъекция сперматозоида в цитоплазму ооцита, которая позволила становиться биологическими отцами мужчинам с азооспермией [5,6].
В 2000 г. первый раз случилась удачная трансплантация ткани яичника. В 2004 г. Жак Донне сообщил о рождении первого ребенка после удачной имплантации функционирующей своей ткани яичника, которая до этого была подвергнута заморозке. Этот способ позволил женщинам, заболевшим раком, иметь генетически своих детей.
И только в 2010 г. Роберту Эдвардсу была присуждена Нобелевская премия по физиологии и медицине за создание технологии искусственного оплодотворения [5,6].
К 2014 г. в мире уже насчитывалось более 5 млн людей, зачатых при помощи репродуктивных технологий. На данный момент сообщается примерно о 6 млн людей, родившихся с применением добавочных репродуктивных технологий [6].
Подсобные репродуктивные технологии (ВРТ) – это методы лечения бесплодия, при использовании которых отдельные или все шаги зачатия и раннего развития эмбрионов выполняются вне материнского организма. Субстратом для ВРТ считаются не только свои половые клетки реципиента, но и донорские, и криоконсервированные половые клетки, ткани репродуктивных органов и эмбрионов.
Ключевой список технологий, относящиеся к ВРТ смотрится очень внушительно. Сюда можно отнести:
? Экстракорпоральное оплодотворение.
? Инъекция сперматозоидов в цитоплазму ооцита (ИКСИ).
? Криоконсервация половых клеток, тканей репродуктивных органов и эмбрионов, перевозка половых клеток и (или) тканей репродуктивных органов.
? Применение донорских ооцитов.
? Применение донорской семени.
? Применение донорских эмбрионов.
? Суррогатное материнство.
Согласно «Справочнику терминологии ВРТ» ВОЗ, к методам ВРТ еще можно отнести дополнительный хэтчинг – искусственное надсечение или убирание блестящий оболочки эмбриона для облегчения его «вылупливания» [7]. В РФ помимо перечисленного выше применяется искусственная инсеминация спермой партнера или донора.
ВРТ приводят к многоплодной беременности, но риск при этом значительно меньше, чем при обыкновенной контролируемой гиперстимуляции яичников. Также, при подозрении большого риска генетических недостатков перед переносом и имплантацией эмбриона проводят предимплантационную генетическую проверку.
Экстракорпоральное оплодотворение (ЭКО) – одна из самых известных и очень часто используемых методик в излечении бесплодия сейчас. ЭКО прекрасно при любых формах бесплодия.
Очень часто это только один выход для семей, где бесплоден собственно мужчина. Однако невзирая на большое распространение методики, ее результативность по самым разнообразным источникам колеблится от 24% до 50% [8,9]
Для тех представителей сильной половины человечества нет противопоказаний для проведения ЭКО. Для женщин, не обращая внимания на, кажется, безопасность методики, есть ряд противопоказаний. Самыми основными противопоказаниями можно считать такие:
? Соматические и психические болезни, являющиеся противопоказаниями для вынашивания беременности и родов.
? Врождённые пороки развития или приобретённые деформации пустоты матки, при которых невозможна имплантация эмбрионов или вынашивание беременности.
? Опухоли яичников.
? Доброкачественные опухоли матки, просящие своевременного лечения.
? Острые воспаления любой локализации.
? Злокачественные новые образования любой локализации, также в анамнезе.
Главная технология процедуры ЭКО имеет несколько стадий: получение яйцеклеток, получение сперматозоидов, оплодотворение in vitro и культивирование эмбрионов, перенос эмбрионов в полость матки дамы.
Получение яйцеклеток. Для ЭКО пытаются получать несколько яйцеклеток, так как это увеличивает результативность лечения. Для этого проводят процедуру «стимуляции суперовуляции» при помощи инъекций или приема таблетированных гормональных препаратов фолликулостимулирующего гормона, лютеинизирующего гормона, хорионического гонадотропина в комбинировании с агонистами или антагонистами гонадотропин-рилизинг гормона.
Для режима их введения есть специализированные «схемы стимуляции». Их еще называют «протоколы». «Протокол» выбирается индивидуально для каждой пациентки, имея в виду эти параметры, как возраст, вес, причины бесплодия, фолликулярный резерв.
Контроль развития фолликулов проходит при помощи диагностики ультразвуком. При достижении размера клеток 16-20 мм проводят их извлечение путем пункции фолликулов яичника. После этого их отмывают и помещают в чашки Петри с культуральной средой.
При многократном проведении стимуляции суперовуляции возможно развитие осложнения в виде синдрома гиперстимуляции яичников. Также пункция может осложниться внутренним либо наружным кровотечением, однако чаще всего эта процедура не вызывает никаких плохих последствий.
Получение сперматозоидов. Сперма выходит собственными силами путем мастурбации.
В случае невозможности получения семени применяют хирургические методы: биопсию яичка, аспирацию содержимого эпидидимиса и другое. Если сперма получена прежде дня пункции, то возможно ее замораживание и хранение в жидком азоте.
В подобном виде она хранит собственную оплодотворяющую способность в течение многих лет.
При невозможности получения яйцеклетки или применения семени мужчины, возможно применять донора яйцеклеток или донора семени.
Оплодотворение in vitro. Такая процедура проходит в эмбриологических лабораториях. Существует два варианта оплодотворения:
? Инсеминация in vitro: самый простой способ, при котором к яйцеклеткам, находящимся в питательной обстановке, добавляют сперматозоидов, один из которых потом проникает в яйцеклетку и оплодотворяет ее.
? Интрацитоплазматическая инъекция сперматозоидов (ИКСИ): применяется при ненадлежащем качестве семени. Сперматозоид вводят в яйцеклетку «вручную».
Перенос эмбриона в матку. Через 3-5 дней после оплодотворения эмбрион переносят в полость матки специализированным эластичным катетером.
Не рекомендуется подсаживать более 4-х эмбрионов. Это дает возможность избежать многоплодной беременности.
Многофункциональным количеством эмбрионов при подсадке считается два. Возможна подсадка эмбрионов суррогатной матери при невозможности вынашивания плода пациенткой.
Оплодотворенные эмбрионы, которые не применялись при подсадке возможно законсервировать, чтобы в последующем их еще раз подсаживать в матку для достижения беременности.
Подобным образом, сейчас чаще применяется комбинирование имеющихся репродуктивных технологий. Данный подход дает возможность повысить процент забеременевших и родивших пациенток.
Однако даже применение ВРТ не бережет от появления вероятных сложностей в течении беременности и родах. Более того, увеличение допустимости сложностей связано не с искусственным оплодотворением как таким, а с увеличением среднего возраста рожениц и многоплодия среди пациенток.
При этом необходимо взять во внимание морально-этические проблемы использования ВРТ, и также относительно маленькую доступность технологий из-за не низкой цене некоторых стадий процедуры. Исключительно при решении этих проблем возможно увеличение демографической значимости добавочных репродуктивных технологий [6].
Подсобные репродуктивные технологии: от этических проблем до многообразия методов

Внутриматочное введение семени применяется, если у дамы проблем нет с овуляцией, но сперматозоиды по какой-нибудь причине не могут доехать до яйцеклетки и оплодотворить ее.

Подсобные репродуктивные технологии помогут «обойти» многие причины бесплодия у женщин.

Внутриматочное введение семени может проводиться с применением донорского материала.

Подготовительная консультация даст возможность определиться в вопросах экстракорпорального оплодотворения ооцитов.

Центры медицины проводят лечение мужского и бесплодия у женщин с использованием добавочных репродуктивных технологий.
Практически 40 лет тому назад случилось мероприятие, которое изменило взгляд человечества на проблематику бесплодия, — на свет возникла малыш по имени Луиз Браун. Примечательной спецификой малышки стало то, что ее зачатие состоялось не в теле матери, а в условиях лаборатории.
С этого дня весь мир узнал об экстракорпоральном оплодотворении (ЭКО).
Говоря со всей строгостью, ЭКО — не первая репродуктивная технология в истории медицины: есть сведения, что еще в конце XVIII века доктора добивались беременности, вводя сперму напрямую во влагалище пациентки. Сегодня такой способ — искусственная инсеминация — также активно применяется в клиниках лечения бесплодия.
Новые репродуктивные технологии и биоэтика
Достижения медицины подарили счастье родительства многим партнерам и одиноким женщинам. Впрочем даже в наше время не останавливаются споры о допустимости вмешательства человека в «таинство зачатия».
Классические конфессии запрещают или ограничивают применение добавочных репродуктивных технологий, считая их попыткой человека соперничать с Богом в способности создать чудо другой жизни. Церковь известна категоричной позицией в данном вопросе (отвергаются фактически все подсобные репродуктивные технологии), тогда как иные мировые религии относятся к вопросам мягче — часто священники благословляют ЭКО при условиях, что пациенты заключаются в браке и для оплодотворения не применяется донорский материал.
Кроме проблемы сакрального характера, специалисты всего мира систематически поднимают вопрос об этике применения эмбрионов. При ЭКО доктора оплодотворяют одновременно несколько яйцеклеток, чтобы в последующем перенести в организм пациентки 1–2 жизнеспособные зиготы.
Но что делать с оставшимися эмбрионами? Ученые признают, что применение их для получения стволовых клеток или научных экспериментов помогало бы развитию медицины в общем и увеличению качества дальнейших ЭКО в особенности.
Впрочем с точки зрения красоты аналогичные действия сомнительны — ведь тяжело определить границу между «бездушным» генетическим материалом и будущим ребенком.
Не обращая внимания на эти трудности, пожалуй, не приходится сомневаться, что в ситуациях, когда сложности со здоровьем у взрослых людей стали практически повсеместным событием, новые репродуктивные технологии — это нужное вмешательство, которое преподносит надежду для создания полноценной семьи и рождение здоровых наследников миллионам бездетных пар.
Общемировой опыт развития репродуктивных технологий и использование подходов в РФ
В 2010 году Нобелевская премия по медицине была вручена «за развитие экстракорпорального оплодотворения». Это мероприятие выделило, насколько важной для человечества оказалась эта технология.
Впрочем и до, и после первого успешного ЭКО тысячи ученых и докторов сделали много революционных открытий в области добавочных репродуктивных технологий, которые дали возможность существенно увеличить возможности врачей в борьбе с бесплодием.
Летопись новейшей истории развития репродуктивных технологий пишется у нас на глазах: еще 10 лет тому назад о подобных направлениях, как криоконсервация половых клеток и эмбрионов, дополнительный хетчинг и инъекции сперматозоида в цитоплазму ооцита (ИКСИ), знали только единицы, а сегодня такие процедуры доступны клиентам любого солидного ЭКО-центра. Ежегодно появляются все новые услуги в данной области — например, в настоящий момент ученые работают над внедрением в практику методики дозревания фолликулов вне женского организма (IVM).
IVM даст возможность избежать гормональной нагрузки на организм пациентки, и также поможет стать беременной женщинам, прошедшим лечение рака.
Не всем известно, что Российская Федерация входит в десятку стран-лидеров по развитию репродуктивных технологий — вместе с Японией, США, Израилем, Австралией, Францией, Германией, Италией, Испанией и Англией. Первый ребенок «из пробирки» в советском союзе появился на свет во второй половине 80-ых годов XX века, всего через 9 лет после Луиз Браун.
А сейчас в России открыты почти две сотни клиник репродуктивного здоровья, которые на коммерческой и бюджетной основе оказывают помощь пациентам, по самым разным причинам не способным зачать ребенка настоящим путем.
Российские законы, регулирующие использование добавочных репродуктивных технологий (к ним можно отнести закон № 323-ФЗ «Об основах охраны здоровья граждан в РФ» (глава 6, статья 55) и указ Минздрава России № 107н от 30 августа 2013 года), имеют мало ограничений, как в прочих государствах. Например, в Италии запрещено делать ЭКО вне брака, и также применять донорскую сперму, замороженные эмбрионы и услуги суррогатных матерей.
А в определенных государствах пары обязаны предоставить докторам подтверждения того, что они вместе живут не менее двух лет.
Современные репродуктивные технологии
ЭКО. Вспомогательные репродуктивные технологии
Есть около десяти главных методов, относящиеся к дополнительным репродуктивным технологиям.
Экстракорпоральное оплодотворение (ЭКО) — это самая популярная методика, помогающая женщине стать беременной при бесплодии в паре. Назначается при невысоком качестве семени или при физических барьерах, препятствующих встрече половых клеток в природных условиях.
В схему традиционного ЭКО входит стимуляция яичников пациентки с их следующей пункцией, подготовка яйцеклеток и сперматозоидов к оплодотворению, само оплодотворение в пробирке и дальнейший перенос зародыша в полость матки дамы. Результативность однократной процедуры, по данным Российской ассоциации репродукции человека, составляет ориентировочно 33%.
Средняя цена ЭКО находится в границах 90–110 тысяч рублей.
Перенос эмбрионов предполагает один из этапов процедуры ЭКО, который назначается как самостоятельная процедура, когда после извлечения яйцеклеток и их оплодотворения полученные зиготы были криоконсервированы. Эта манипуляция может потребоваться например если предыдущая попытка искусственного оплодотворения не удалась, и также с целью увеличения шансов на наступление беременности (женщина пропускает менструальный цикл, в котором проводилась стимуляция яичников, чтобы стабилизовать гормональный фон в организме).
Средняя цена переноса эмбрионов составляет 20 тысяч рублей.
Искусственная инсеминация назначается, когда у пациентки проблем нет с овуляцией, но сперматозоиды по какой-то причине не могут доехать до яйцеклетки и оплодотворить ее, или в вариантах, когда одинокая женщина решает стать матерью, воспользовавшись спермой донора. В ходе процедуры подготовленные сперматозоиды с помощью катетера помещаются в полость матки, что увеличивает шансы на благоприятное зачатие.
Результативность процедуры будет примерно 15%, средняя цена в клиниках Москвы —12 тысяч рублей.
ИКСИ (от английского intracytoplasmic sperm injection — интраплазматическая инъекция сперматозоида) рекомендуется партнерам в ситуациях, когда качество семени невысокое и нужно «помочь» сперматозоиду оплодотворить яйцеклетку. Доктор забирает наиболее здоровую мужскую половую клетку и с помощью микроиглы вводит ее в середину женской половой клетки. Эта процедура существенно увеличивает шансы на наступление беременности при «мужском факторе» бесплодия.
Средняя цена ИКСИ в столичных клиниках составляет 20 тысяч рублей.
Донорство семени и ооцитов становится популярной, ведь очень часто в основе бесплодия лежит собственно патология родительских половых клеток. Одолеть проблематику можно при помощи банка семени или яйцеклеток: если есть желание пациенты могут выбрать материал неизвестного донора, содержащего схожие с ними линии внешности.
Согласно статистике результативность ЭКО с донорскими клетками всегда выше. Стоимость обращения к банку половых клеток обходится ориентировочно в 20 тысяч рублей (к этому всему к цене самой процедуры экстракорпорального оплодотворения).
Суррогатное материнство поможет в ситуациях, когда пациентка физически не способна к беременности и родам — если у нее удалена матка или присутствуют тяжёлая хроническая болезнь. Женщина, согласившаяся стать суррогатной матерью, не имеет генетического родства с будущим ребенком, хотя Согласно закону имеет право анулировать договор и оставить ребенка себе (в работе данные случаи встречаются очень нечасто).
Средняя цена программы суррогатного материнства в РФ будет примерно 1,5 миллионов рублей.
Преимплантационная диагностика наследственных заболеваний — сравнительно новая услуга, позволяющая еще до переноса эмбриона в полость матки убрать наличие у него генетической патологии. Эта процедура очень важна для семей, где есть тяжёлые наследственные болезни, и также если возраст пациентки превосходит 40 лет.
Генетический анализ выполняется практически сразу после оплодотворения «в пробирке». Стоимость процедуры сравнима с ценой ЭКО и устанавливается количеством проводимых анализов и стоимостью применяемых используемых материалов.
Не обращая внимания на возможную сложность описанных методик, российские профессионалы собрали существенный опыт применения добавочных репродуктивных технологий в клинической практике. Доктора признают, что неразрешимых проблем, которые связаны с лечением бесплодия, почти не осталось, и даже в очень сложной ситуации есть шанс выбрать услугу, которая поможет пациентам со временем осуществить мечту о рождении ребенка в жизнь.
Главное — с вниманием отнестись к подбору клиники и не терять веру в успех.
Центры репродуктивных технологий России
Практически треть отечественных учреждений медицины, специализирующихся на добавочных репродуктивных технологиях, размещена в Москве. Если сравнивать с жителями российской перефирии, москвичи имеют шанс придирчиво подбирать клинику, которая будет отвечать желаемым показателям, — от хорошего расположения и подходящей политики цен до больших коэффициентов эффективности лечения и доступа к очень современным методикам помощи бесплодным парам.
Вспомогательные репродуктивные технологии
Среди приватных ЭКО-центров столицы, популярных прекрасными результатами работы, отдельно стоит «Эмбрион», который одним из первых в РФ открыл двери пациентам. Благодаря слаженной деятельности докторов этой клиники, на свет возникли уже больше 7500 счастливых малышей, и ежегодно их число растет.
Главврач «Эмбриона» — Ким Нодарович Кечиян — ведущий российский мастер по дополнительным репродуктивным технологиям — стоял у истоков ЭКО в государстве. Во второй половине 90-ых годов XX века врач Кечиян был награжден Премии Правительства РФ за внедрение данной методики в практичную медицину.
Проконсультироваться у главврача медицинского центра «Эмбрион» можно на ресурсе клиники.
Лицензия на исполнение медицинской деятельности ЛО-77-01-007343 от 9 января 2014 г. выдана Департаментом здравоохранения Москвы.
Виды добавочных репродуктивных технологий

Бесплодие диагностируется у 13-14% пар репродуктивного возраста и устанавливается, как неспособность зачать ребенка в течение 12 месяцев постоянной половой жизни без применения средств контрацепции.
Проводились исследования, которые показали, что даже в полностью здоровой паре вероятность наступления беременности в течение 3 месяцев составляет 50%, в течение 6 месяцев – 72% и в течение 12 месяцев – 85% — 90%. Благодаря этому некоторые мастера полагают обоснованным срок для наступления беременности 18 месяцев. Они же считают, что ждать самостоятельного разрешения ситуации можно лишь юным и молодым женщинам, без особых сложностей со здоровьем у себя и партнера.
Стоит иметь ввиду, что ежегодно яйцеклеток становится все меньше, а качество их ухудшается.
Идиопатическое бесплодие (без установки причин) встречается в 10% случаев.
Фертильность зависит от очень многих моментов, но один из важных – возраст партнерши.
Репродуктивные технологии в излечении бесплодия
На данное время есть подсобные репродуктивные технологии (ВРТ), которые помогают в решении данной трудности.
ВРТ – ряд возможностей, при которых полностью или частично этапы зачатия и развития эмбрионов происходят вне тела дамы.
С самого начала подсобные технологии применялись у женщин с патологическими изменением в трубах, но современная репродуктология успешно использует способы борьбы с бесплодием, связанным и с остальными факторами.
В мировой практике выделяют такие варианты добавочных репродуктивных технологий:
- суррогатное материнство;
- донорство репродуктивного биоматериала и эмбрионов;
- интрацитоплазматическая инъекция сперматозоида в яйцеклетку (ИКСИ);
- криоконсервация;
- экстракорпоральное оплодотворение с переносом эмбрионов.
- инсеминация спермой партнера/ донора;
- предимплантационная диагностика;
- хетчинг;
- редукция (завершение развития эмбрионов) в случае многоплодной беременности.
Последние 3 пункта не входят в список видов ВРТ приказа Минздрава РФ № 107н от 30.08.12 г.
ВОЗ не включает инсеминацию в ВРТ.
Очень часто с целью решения проблемы прибегают к суррогатному материнству, донорству женских и мужских половых клеток, а порой правильным решением считается «усыновление» уже готовых эмбрионов.
В Российской Федерации действует программа, благодаря которой стало доступным ЭКО по ОМС (полис обязательного медицинского страхования).
По показаниям возможно выполнение предимплантационной диагностики, что важно для пар с генетическими патологиями, данная услуга платится отдельно.
Методы искусственного оплодотворения не дают 100% гарантии наступления беременности и рождения здорового ребенка, данные статистики очень вариабельны. Иногда для наступления беременности требуется ряд попыток ЭКО, но ВПР предоставляют возможность многим парам получить ребенка в ситуациях, которые прежде считались неразрешимыми.
Искусственная инсеминация
К внутриматочной/внутривлагалищной инсеминации (введение семени партнера или донора во влагалище или полость матки, искусственное осеменение) показания такие:
 цервикальный (шеечный) и иммунологический фактор бесплодия;
цервикальный (шеечный) и иммунологический фактор бесплодия;- маленькие изменения в спермограмме (уменьшение количества сперматозоидов, снижение их двигательной активности);
- отсутствие желаемой беременности при отсутствии заметных причин;
- невозможность попадания эякулята в половые пути дамы (гипоспадия, вагинизм, ретрогадная эякуляция, импотенция);
- необходимость в использовании сохраненных прежде сперматозоидов для индукции беременности (прохождение партнером агрессивного лечения по поводу рака, консервация семени перед вазэктомией).
Способ не подойдет для женщин с непроходимостью труб. Иногда прибегают к гормональной стимуляции для получения более современных фолликулов, результатом чего может быть наступление многоплодной беременности.
Как проходит искусственное осеменение
В период выхода яйцеклетки в условиях манипуляционной особенным путем подготовленная сперма партнера/донора вводится интравагинально или конкретно в полость матки специализированным катетером.
Внутриматочное введение дает возможность избежать чрезмерно вязкого и непроходимого шеечного секрета и сберечь приличное количество жизнеспособных сперматозоидов.
Оплодотворение происходит в организме дамы, искусственная инсеминация – дополнительная репродуктивная технология, которая не относится к ЭКО.
Способ считается малоинвазивным, кол-во сложностей минимально, результативность зависит от возраста и отсутствия значительных патологий, и примерно составляет, от 8 до 18%.
Сроки искусственного осеменения формируют при помощи УЗИ и по уровню лютеинизирующего гормона в женщинской крови.
Искусственная инсеминация спермой донора делается при мужской инфертильности, или после попыток одолеть несовместимость.
Результативность увеличивается по мере выполнения процедур и может достигать 50%, предлагаемое большое количество попыток – 4.
Если после нескольких введений эякулята желаемая беременность не наступила, возможно применять иные ВРТ.
 ЭКО – общее понятие, оплодотворение в пробирке может происходить и «настоящим» путем (яйцеклетки встречаются со сперматозоидами в реальном времени), либо при помощи цитоплазматической инъекции единственного сперматозоида в яйцеклетку, которую делает мастер.
ЭКО – общее понятие, оплодотворение в пробирке может происходить и «настоящим» путем (яйцеклетки встречаются со сперматозоидами в реальном времени), либо при помощи цитоплазматической инъекции единственного сперматозоида в яйцеклетку, которую делает мастер.
Какой способ ЭКО лучше, решает доктор с учетом результатов полного исследования пары.
При помощи ЭКО можно достигнуть результата при любых формах бесплодия, однако не всегда возможно, чтобы ребенок был биологически родным и отцу, и матери.
Разновидности ЭКО:
- ГИФТ – перенос яйцеклетки и сперматозоидов в трубы матки,
- ЗИФТ – перенос уже оплодотворенной яйцеклетки.
Эти способы применяются реже, чем перенос эмбрионов после программы ЭКО.
Показания к экстракорпоральному оплодотворению:
Ненастоящий хетчинг (разрыв протеиновой оболочки оплодотворенной яйцеклетки) повышает шанс для наступления беременности.
Донорская яйцеклетка для ЭКО
Вспомогательные репродуктивные технологии
ЭКО с донорской яйцеклеткой выполняют в следующих ситуациях:
- отсутствие у дамы своих полноценных половых клеток в результате раннего угасания функции яичников;
- природный климакс;
- хирургическое убирание яичников — овариоэктомия;
- генетические пороки развития;
- состояние после проведенной химио- лучевой терапии;
- плохой ответ на гормональную стимуляцию;
- противопоказание к назначению активизирующих яичники препаратов;
- диагностированные тяжёлые наследственные болезни, передающиеся потомству;
- неудачные протоколы ЭКО в анамнезе.
Биологически для дамы ребенок «чужой», однако для некоторых пар данный вариант стать родителями вполне позволителен.
Кто может стать донором яйцеклетки, подбирать женщине, воспользуйтесь биоматериалом от неизвестного донора, либо прибегнуть к помощи родственников либо знакомых.
Если нет значительных противопоказаний к вынашиванию ребенка по здоровью, беременность можно индуцировать с донорскими (или собственными, замороженными прежде) яйцеклетками у дамы даже за 50 лет, при условиях адекватной гормональной поддержки.
Интрацитоплазматическая инъекция сперматозоида в яйцеклетку (ИКСИ): что это такое
Внутриклеточное введение сперматозоида в яйцеклетку – самый прекрасый способ ЭКО. Для оплодотворения женской половой клетки при помощи ИКСИ достаточно только одного настоящего сперматозоида. Показания к процедуре такие:
 количественно и качественно неподходящая для оплодотворения настоящим путем и в пробирке сперма;
количественно и качественно неподходящая для оплодотворения настоящим путем и в пробирке сперма;- бесплодие, которое связано с невозможностью растворения оболочек яйцеклетки (чаще встречается у возрастных женщин);
- иммунологическое бесплодие;
- неудачи предыдущих протоколов ЭКО.
Преимущественно, ИКСИ выполняют при всех разновидностях патологии в спермограмме, аж до полного отсутствия сперматозоидов в эякуляте. В данном варианте, если сперматогенез сохранен, мужские половые клетки получают хирургическим путем.
Результативность ИКСИ около 50%.
Стоит иметь ввиду, что вероятность рождения ребенка с патологией после ИКСИ больше, если сравнивать с ЭКО, так как природный отбор при процедуре «выключен».
Методы вспомогательных репродуктивных технологий
Паре обязательно необходимо получить консультацию у генетика, и, если есть показания, пройти предимплантационную генетическую проверку.
Суррогатное материнство
Если процесс самостоятельного зачатия, вынашивания и родов нереален, пара может прибегнуть к услугам суррогатной матери. В Российской Федерации такая процедура разрешена на законодательном уровне.
Во время использования биоматериала родителей ребенок будет генетически родным.
Суррогатная мама не может быть одновременно донором яйцеклетки по существующему закону.
Укажем ситуации, когда ребенка может выносить иная женщина:
- многократное прекращение беременности;
- болезни, при которых природная беременность вредна;
- попытки ЭКО при хорошем качестве эмбрионов;
- врожденные странности развития;
- отсутствие матки.
Зачатие ребенка проходит при помощи экстракорпорального оплодотворения, перед этим грядущая суррогатная мама подвергается гормональной стимуляции.
К программе допускаются дамы после прохождения полного исследования и оформления необходимых документов.
Криоконсервация и витрификация
 Перед началом применения ВПР медлительное замораживание, или криоконсервация — была только одна доступная техника для сохранения биоматериала.
Перед началом применения ВПР медлительное замораживание, или криоконсервация — была только одна доступная техника для сохранения биоматериала.
Для хранения сперматозоидов небыстрая криоконсервация даже в наше время считается очень хорошим способом, что связано с их небольшими размерами и постоянностью параметров после разморозки.
Яйцеклетки и эмбрионы имеют больший размер, их структуры в процессе замораживания-оттаивания могут повредиться, и вот тогда биоматериал не подходит для применения.
Повреждение может отразиться на качестве приобретаемых эмбрионов, что неминуемо приводит к нарушению имплантации и неуспешности ЭКО.
Витрификация, или быстрая заморозка — сейчас применяется для консервирования неоплодотворенных яйцеклеток и эмбрионов.
Этот способ увеличил возможности ВПР, так как выживаемость яйцеклеток при витрификации выше, как и качество приобретаемых эмбрионов.
Сам процесс состоит в замораживании или криоконсервировании биоматериала с большей скоростью, что предохраняет образование внутриклеточного льда, повреждающего внутренние части клеток в большой мере.
При витрификации концентрация криопротектора, нужного для обезвоживания клеток, выше, что может быть ядовитым. Это причина, по которой точное время экспозиции имеет важное значение.
При условиях, что клетки не подвержены действию криопротекторов дольше, чем нужно, витрификация обладает большим количеством положительных качеств. В следующей таблице показано сравнение результатов и различий между обоими методами криоконсервации:
ВРТ (подсобные репродуктивные технологии)
Когда пара мечтает иметь детей, однако в течение года без противозачаточных средств женщина не может стать беременной, нужно сходить к доктору. Если после лечения медицинскими и хирургическими методами не случилось зачатие, доктор рекомендует более непростые процедуры — подсобные репродуктивные технологии (ВРТ).
История развития
 Самое прежде упоминание о методиках относится к 1783 г, когда Spallazani получил щенков от искусственно оплодотворенной собаки. В девяностых благодаря успешному применению эмбрионов в медицинской, ветеринарной и биотехнической практике, и еще в связи с увеличением количества бесплодных ученые восстановили интерес к репродуктивной технологии.
Самое прежде упоминание о методиках относится к 1783 г, когда Spallazani получил щенков от искусственно оплодотворенной собаки. В девяностых благодаря успешному применению эмбрионов в медицинской, ветеринарной и биотехнической практике, и еще в связи с увеличением количества бесплодных ученые восстановили интерес к репродуктивной технологии.
Использование искусственных методик зачатия произвело революцию в излечении бесплодия и дало надежду многим парам стать родителями. Управление невыясненных моментов и противоречий в исследованиях позволяет науке формироваться и двигаться вперед.
Суть ВРТ и ключевые направления
Подсобные репродуктивные технологии — это процедуры, которые заключаются в отделке ооцитов и семени вне материнского организма, а в пробирке для успешного зачатия.
Принято выделять программы:
- Искусственная инсеминация (ИИ);
- Экстракорпоральное оплодотворение (ЭКО);
- Внутриклеточная инъекция сперматозоида (ИКСИ);
- Суррогатное материнство;
- Криоконсервация эякулята, ооцитов, эмбрионов;
- Донорство яйцеклеток.
Только профессионалы способны решить, какая программа подойдет для каждого пациента, так как это зависит от самых разных факторов (степень бесплодия, показания, возраст). Непосредственно они могут оказывать непосредственное влияние на шансы стать беременной. Репродуктивный потенциал двоих членов пары должен быть проанализирован и оценен.
Методики потенциально оказывают большое психологическое, эмоциональное, физическое и (во многих случаях) экономическое действие на пару.
Искусственная инсеминация

Искусственная инсеминация — одна из наиболее обычных процедур добавочных репродуктивных технологий. Состоит в помещении очищенной семени в маточную полость дамы во время цикла овуляции.
Для достижения беременности он корректируется и находится под контролем в течение всего процесса.
- Для стимуляции яичников иногда применяются гормоны, которые вводят с другого или 3-го дня месячные. Прогноз выполняется при помощи обыкновенного УЗИ. Это нужно для определения числа фолликулов в каждом из яичников, чтобы узнать точный момент инсеминации и чтобы провести измерения толщины эндометрия.
- После достижения размера фолликулов 16-18 мм, пациентке предписывают укол человеческого гонадотропина хориона или ХГЧ, который нужно вводить за 34-36 часов перед выполнением осеменения. Он вызывает овуляцию, другими словами разрыв фолликулярной оболочки, давая возможность яйцеклетке начать собственный путь к фаллопиевым трубам.
- Перед проведением осеменения, мужчина сдает сперму методом мастурбации или проходит операция . Образец собирают в стерильный контейнер при жёстких санитарно-гигиенических условиях. Мужчина должен удерживаться от эякуляции в течение 2- 7 дней, не принимать хмельной напиток, не ходить в баню или парную.
- После чистки и выборки лучших сперматозоидов, их вводят женщине в полость матки специализированным катетером. Пациентка должна провести отдых в течение часа в лежачем положении на спине.
Процедура не требует анестезии, так как считается безболезненной. Через 14 дней женщина должна сдать анализ на ХГЧ, чтобы выяснить, случилось зачатие либо нет.
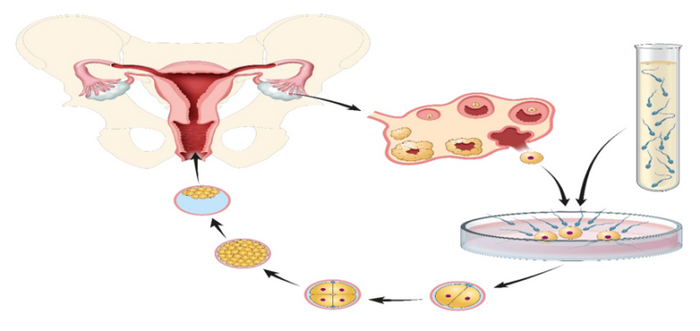 Экстракорпоральное оплодотворение собой представляет процесс, который состоит из получения яйцеклеток при помощи фолликулярной пункции для оплодотворения в лаборатории с мужскими сперматозоидами. За развитием эмбрионов наблюдают в течение 3-5 дней и переносят их в женскую матку.
Экстракорпоральное оплодотворение собой представляет процесс, который состоит из получения яйцеклеток при помощи фолликулярной пункции для оплодотворения в лаборатории с мужскими сперматозоидами. За развитием эмбрионов наблюдают в течение 3-5 дней и переносят их в женскую матку.
- Гинеколог назначает пациентке контролируемую стимуляцию яичников при помощи введения некоторых гормонов. После развития фолликулов за 34-36 часов вводится укол ХГЧ для вызова овуляции.
- Процедура получения материала болезненная, благодаря этому женщина расположена под здешним наркозом. Во влагалище вводится тонкая игла, которая прокалывает яичники, чтобы доехать до фолликулов. С них вынимаются яйцеклетки. Манипуляция продолжается от 15 до 40 минут, все зависит от количества folliculus ovaricus. Женщина может вернуться домой в тот же день.
- Извлеченую фолликулярную жидкость направляют в лабораторию. Эмбриолог обнаруживает существующие яйцеклетки и помещает их с мужскими сперматозоидами. В течение 19 часов доктор следит за оплодотворением яйцеклеток.
- Через 3-5 дней эмбрионы переносят в полость женской матки для последующей имплантации.
ВРТ по методике эко — наиболее распространенные способ зачатия для бесплодных пар в мире.
Внутриклеточная инъекция сперматозоида (ИКСИ) с самого начала создавалась на базе ЭКО. Все действия происходят как при ЭКО, только главное отличие в том, что оплодотворение яйцеклетки выполняется при помощи микроинъекции иглы.
Метод применяется как правило в вариантах мужского бесплодия, другими словами тогда, когда сперматозоиды не в состоянии по настоящему оплодотворить яйцеклетку.
Есть несколько методов подготовки эякулята (переслоение, центрифугирование, промывание), их подбор зависит от большого количества самых разных факторов: наличие оборудования, первое качество образца, квалификация эмбриолога (ошибочная расшифровка результатов может привести к неудаче) и т.д.
В отличных клиниках профессионалы применяют комбинацию данных методик, что, исходя из этого, приводит к хорошим результатам.
Суррогатное материнство
 считается одним из очень сложных возможностей дополнительной репродуктивной технологии.
считается одним из очень сложных возможностей дополнительной репродуктивной технологии.
Супружеская пара после оформления договора с суррогатной матерью должна пройти полное мед. обследование. Репродуктолог синхронизирует менструальные циклы дамы и сурмамы.
Пациентке проходит ЭКО, порой в комбинировании с ИКСИ, а после выращивания эмбриона его подсаживают в маточную полость сурматери для имплантации.
Сложность заключается в том, что репродуктолог одновременно должен наблюдать за гормональными критериями и ростом эндометрия как у пациентки, так и сурматери. Если на шаге ЭКО главное внимание уделяют заказчице, ведь нужно вырастить фолликулы, пунктировать их, оплодотворить спермой мужа, а после тщательно отобрать здоровые эмбрионы, то перед переносом основное значение уже имеет толщина эндометрия и анализы собственно сурматери.
Криоконсервация семени, ооцитов, эмбрионов
 Криоконсервация — способ замораживать, сохранять неизвестное время в жидком азоте при температуре -196 °С и после размораживать со сбережением жизнеспособности сперму, ооциты, яйцеклетки, эмбрионы. Популярная процедура, удачно используемая на протяжении определенного времени.
Криоконсервация — способ замораживать, сохранять неизвестное время в жидком азоте при температуре -196 °С и после размораживать со сбережением жизнеспособности сперму, ооциты, яйцеклетки, эмбрионы. Популярная процедура, удачно используемая на протяжении определенного времени.
Методика подойдет для женщин с заболеванием яичников или с невысоким овариальным резервом. Превосходство замораживания в том, что перенос может быть проведен в естественном или регулируемом менструальном цикле, когда женщина не подвергается гормональной контролируемой стимуляции яичников.
Криоконсервация семени происходит так: собирается образец эякулята, потихоньку замораживается в парах жидкого азота, помещается в специализированные контейнеры с отметкой ФИО пациента, датой и конкретным номером. Показатель выживаемости сперматозоидов после криоконсервации зависит от численности и качества полученного образца.
Донорство яйцеклеток
Методика считается неподражаемым вариантом лечения бесплодия с высоким шансом стать беременной для женщин, которые не могут по каким-то причинам стать мамами со своими яйцеклетками. Это происходит из-за наследственной проблемы, хирургии, химиотерапии, ранней менопаузы, невысокого овариального резерва, отсутствие достаточной функции яичников.
Яйцеклетки получают у молодых и здоровых женщин с прекрасным овариальным резервом. Донор тщательно проходит мед. обследование.
Получившийся эмбрион от оплодотворения данных яйцеклеток со спермой, получившейся от партнера, генетически принадлежит только мужчине.
Бесплатно либо нет
 Во множестве стран все программы добавочных репродуктивных технологий оплачиваются бесплодными парами. Стоимость процедур за рубежом баснословная, благодаря этому многие едут В бывшие советские республики. Например, в Беларуси и Украине процедура будет стоить около 2000 у.е, а в Германии около 10 000.
Во множестве стран все программы добавочных репродуктивных технологий оплачиваются бесплодными парами. Стоимость процедур за рубежом баснословная, благодаря этому многие едут В бывшие советские республики. Например, в Беларуси и Украине процедура будет стоить около 2000 у.е, а в Германии около 10 000.
России в данном плане посчастливилось, у них процедуры проводятся бесплатно по омс (квота). Показатель отбора строгий, однако в данное время это наиболее распространенные, хотя и резонансный, способ борьбы с бесплодием.
Использование добавочных репродуктивных технологий дает возможность решить демографическую проблематику и сделать счастливыми пары.
Некоторые жалуются на долгое ожидание собственной очереди. Сколько проходит времени от подачи заявления до момента оплодотворения никто сказать не сможет. Ведь для любого региона все индивидуально.
В больших городах клиник больше, чем в небольших, благодаря этому, исходя из этого, очередь там подойдёт быстрее.